Его развитию нередко предшествуют: общее недомогание, головные боли, подавленное настроение, продолжающиеся несколько часов или суток. Сам припадок часто начинается с особых предвестников - ауры - внезапно возникающей тошноты, безотчетного страха или чувства восторга, обонятельных или зрительных галлюцинаций, ощущения изменения пропорций тела, проливного пота и т. д. Во время ауры больной не воспринимает окружающее, но содержание ауры сохраняется в его памяти. Обычно у каждого больного возникает один и тот же присущий только ему вид ауры. Иногда припадок ограничивается только этим расстройством. Гораздо чаще вслед за аурой развивается судорожная фаза припадка (см. ), сопровождаемая утратой сознания. Из-за тонического сокращения всех мышц больной валится, как подкошенный, издавая пронзительный вой, крик или стон. При падении возможны различные телесные повреждения. Тонические сокращения продолжаются и после падения. Руки и ноги вытягиваются, поднимаются несколько вверх, челюсти сжимаются, зубы стискиваются. Прекращается дыхание. Лицо сперва бледнеет, но через мгновение синеет. Нередко отмечается непроизвольное мочеиспускание или дефекация. Тонические длятся 15-60 сек. Затем появляются прерывистые сокращения мышц конечностей, шеи, туловища - клонические судороги, частота которых в течение 2-3 мин. постепенно убывает, после чего возникает мышечное расслабление. Во время клонической фазы отмечается хриплое дыхание, изо рта выделяется , часто окрашенная кровью из-за прикусывания языка или слизистой оболочки щек во время тонической фазы. постепенно исчезает. Иногда больной сразу же после припадка засыпает; в других случаях сознание постепенно проясняется. О самом припадке воспоминание не сохраняется, хотя следующие за разбитость, головные боли и боли в различных частях тела позволяют больному догадаться, что с ним произошло. Большие эпилептические припадки могут ограничиваться лишь тонической или невыраженной тонической и клонической фазой (абортивные эпилептические припадки, эпилептиформные припадки).
Малый эпилептический припадок (petit mal) - внезапная потеря сознания, сопровождающаяся лишь клоническими судорогами отдельных мышц. Припадку может предшествовать аура. В связи с отсутствием тонической судороги больные, несмотря на потерю сознания, не падают. Во время припадка больной замолкает, лицо бледнеет, взгляд останавливается. Припадок длится мгновения - несколько минут. Воспоминание о нем отсутствует.
Абсанс (отключение, отсутствие) - мгновенное, длящееся секунды, расстройство сознания без судорожного компонента - больной внезапно замолкает, лицо застывает, а затем он продолжает прерванное занятие.
Припадки Джексона (частичные эпилептические припадки) характеризуются тоническими или клоническими судорогами одной половины тела, начинающимися с пальцев рук или ног, судорожным повертыванием глазных яблок, головы и туловища в одну сторону. Сознание утрачивается лишь на высоте припадка в тех случаях, когда судороги захватывают все группы мышц и переходят на другую половину тела. Припадки Джексона обычно наблюдаются при Симптоматической эпилепсии, если очаг поражения локализуется в височной доле или в близлежащих областях.
Кожевниковская эпилепсия проявляется постоянными или с незначительными перерывами клоническими судорогами мышечных групп, периодически усиливающимися и заканчивающимися большим эпилептическим припадком.
Эпилепсия – стара, как мир. О ней еще 5000 лет до Рождества Христова передовые умы древнего Египта оставили свои сообщения. Не считая ее священной, а связывая с поражением головного мозга (ГМ), странную болезнь за 400 лет до нашей эры описал великий врач всех времен и народов Гиппократ. От эпилептических припадков страдали многие личности, признанные незаурядными . Например, человек, наделенный многочисленными талантами – Гай Юлий Цезарь, вошедший в наш мир за 100 лет до начала нового летоисчисления, известен не только своими подвигами и достижениями, его тоже не миновала чаша сия, он болел эпилепсией. На протяжении многих веков список «друзей по несчастью» пополняли другие великие люди, которым болезнь не мешала заниматься государственными делами, совершать открытия, творить шедевры.
Словом, сведения об эпилепсии можно почерпнуть из многих источников, которые к медицине имеют весьма отдаленное отношение, но, тем не менее, опровергают установившееся мнение, что эта болезнь обязательно ведет к изменению личности. Где-то ведет, а где-то нет, поэтому под понятием эпилепсия скрывается далеко не однородная группа патологических состояний, объединенных присутствием периодически повторяющегося характерного признака – судорожного приступа.
Очаг плюс готовность
В России эпилепсию называют падучей болезнью, так повелось из древности.
В большинстве случаев эпилепсия проявляется периодически возникающими приступами и . Однако симптоматика эпилепсии многообразна и не ограничивается двумя названными симптомами, к тому же припадки бывают лишь с частичной утратой сознания, а у детей нередко протекают в виде абсансов (кратковременное отключение от внешнего мира без судорог).

Что такого происходит в голове человека, коль он теряет сознание и начинает биться в судорогах? Неврологи и психиатры указывают, что своим развитием эта болезнь обязана двум составляющим – формированию очага и готовностью головного мозга ответить на раздражение нейронов, локализованных в этом очаге.
Очаг судорожной готовности формируется в результате различных поражений какой-то зоны головного мозга (травма, инфекция, опухоль). Образованный вследствие повреждения или хирургического вмешательства рубец или раздражают нервные волокна, они возбуждаются, что и приводит к развитию судорог. Распространение импульсов на всю кору головного мозга выключает сознание пациента.
Что касается судорожной готовности, то она бывает разной (порог высокий и низкий). Высокая судорожная готовность коры проявит себя при минимальном возбуждении в очаге или даже в отсутствии самого очага (абсансы). Но может быть и другой вариант: очаг большой, а судорожная готовность низкая, тогда приступ протекает при полностью или частично сохраненном сознании.
Главное из сложной классификации

Эпилепсия по Международной классификации включает более 30 форм и синдромов , поэтому ее (и синдромы) разграничивают с эпилептическими припадками, имеющими столько же или еще больше вариантов. Не станем мучить читателя списком сложных названий и определений, а попытаемся выделить главное.
Эпилептические припадки (в зависимости от их характера) разделяются на:
- Парциальные (локальные, фокальные) . Они, в свою очередь, делятся на простые, которые протекают без особых нарушений функции головного мозга: приступ прошел – человек в здравом уме, и сложные: после приступа пациент еще некоторое время дезориентирован в пространстве и времени, а, кроме этого, у него отмечаются функциональные нарушения в зависимости от зоны поражения ГМ.
- Первично-генерализованные , протекающие с вовлечением обоих полушарий ГМ, группа генерализованных припадков состоит из абсансов, клонических, тонических, миоклонических, тонико-клонических, атонических типов;
- Вторично-генерализованные возникают, когда парциальные припадки уже идут полным ходом, это происходит потому, что фокальная патологическая активность, не ограничиваясь одним участком, начинает затрагивать все области головного мозга, приводят к развитию судорожного синдрома и .
Следует отметить, что при тяжелых формах болезни у отдельных пациентов нередко наблюдается присутствие сразу нескольких разновидностей эпиприпадков.
Классифицируя эпилепсию и синдромы, основываясь на данных электроэнцефалограммы (ЭЭГ), выделяют следующие варианты:
- Обособленную форму (фокальную, парциальную, локальную) . В основе развития фокальной эпилепсии лежит нарушение процессов метаболизма и кровоснабжения в отдельно взятой зоне головного мозга, в этой связи различают височную (нарушение поведения, слуха, мыслительной деятельности), лобную (проблемы с речью), теменную (преобладают двигательные расстройства), затылочную (координационные и зрительные нарушения).
- Генерализованную эпилепсию , которая на основании дополнительных исследований (МРТ, КТ), подразделяется на симптоматическую эпилепсию (сосудистая патология, киста головного мозга, объемное образование) и идиопатическую форму (причина не установлена).
Следующие друг за другом припадки в течение получаса и более, не позволяющие больному эпилепсией вернуться в сознание, создают реальную угрозу жизни пациента. Такое состояние называется эпилептическим статусом , который тоже имеет свои разновидности, однако самым тяжелым из них признан тонико-клонический эпистатус.
Причинные факторы

Не глядя на солидный возраст эпилепсии и неплохую изученность, до сих пор происхождение многих случаев болезни остаются невыясненным. Чаще всего ее появление связывают:

Очевидно, что, исходя из причин, почти все формы являются приобретенными , исключение составляет лишь доказанный вариант семейной патологии (ген, ответственный за болезнь). Происхождение почти половины (около 40%) всех зарегистрированных случаев эпилептических нарушений или похожих на них состояний, остается загадкой. Откуда они пошли, что стало причиной эпилепсии – можно только предполагать. Такую форму, развивающуюся без видимых причин, называют идиопатической, в то время, как болезнь, связь которой с другими соматическими заболеваниями явно обозначена, именуют симптоматической.
Предвестники, признаки, аура
Больного-эпилептика по внешнему виду (в спокойном состоянии) не всегда возможно выделить из толпы. Другое дело, если начинается припадок. Тут же найдутся грамотные люди, способные поставить диагноз: эпилепсия. Все происходит потому, что болезнь протекает периодически: период приступа (яркий и бурный) сменяется затишьем (межприступным периодом), когда симптомы эпилепсии вообще исчезают или остаются как клинические проявления заболевания, повлекшего эпиприпадки.
Главным признаком эпилепсии, распознаваемым даже людьми, далекими от психиатрии и неврологии, считается большой эпилептический припадок , для которого характерно внезапное, не связанное с определенными обстоятельствами, начало. Изредка, правда, удается выяснить, что за пару дней до приступа у пациента было плохое самочувствие и настроение, болела голова, пропал аппетит, трудно было уснуть, однако человек не воспринял эти симптомы, как предвестники надвигающегося эпиприпадка. Между тем, большинство больных эпилепсией, имеющих внушительный стаж болезни, все же учится заранее предугадывать приближение приступа.

А сам приступ протекает так : сначала (в течение нескольких секунд) обычно появляется аура (хотя приступ может начинаться и без нее). Она имеет всегда одинаковый характер только у одного конкретного пациента. Но многое число больных и разные зоны раздражения в их головном мозге, дающие начало эпилептического разряда, создают и разные виды ауры:
- Психическая больше характерна для поражения височно-теменной области, клиника: больной чего-то пугается, в его глазах застывает ужас или, наоборот, лицо выражает состояние блаженства и радости;
- Моторная – появляются всякого рода движения головы, глаз, конечностей, которые явно не зависят от желания больного (двигательный автоматизм);
- Сенсорная аура характеризуется самыми разнообразными нарушениями восприятия;
- Вегетативная (поражение сенсорномоторной области) проявляется кардиалгией, тахикардией, удушьем, гиперемией или бледностью кожных покровов, тошнотой, болями в животе и др.
- Речевая: речь наполняется непонятными выкриками, бессмысленными словами и фразами;
- Слуховая – о ней можно говорить, когда человек слышит все, что угодно: ор, музыку, шорох, которых на самом деле просто нет;
- Обонятельная аура весьма характерна для височной эпилепсии: крайне неприятный запах смешивается со вкусом веществ, не составляющих нормальную пищу человека (свежая кровь, металл);
- Зрительная аура возникает при поражении затылочной зоны. У человека появляются видения: разлетающиеся ярко- красные искры, блестящие движущиеся предметы, наподобие новогодних шаров и лент, перед глазами могут вырисовываться лица людей, конечности, фигуры животных, а иногда поля зрения выпадают или наступает полный мрак, то есть, зрение вовсе теряется;
- Сенситивная аура «обманывает» больного эпилепсией по-своему: ему становится холодно в натопленной комнате, по телу начинают «ползать мурашки», конечности немеют.
Классический пример
Многие люди и сами могут рассказать о симптомах эпилепсии (видели), поскольку бывает, что приступ застает больного на улице, где в очевидцах нет недостатка. К тому же, пациенты, страдающие тяжелой формой эпилепсии, обычно далеко от дома не уходят. В районе их проживания всегда найдутся люди, которые узнают в бьющемся в конвульсиях человеке своего соседа. А нам, скорее всего, остается лишь напомнить об основных симптомах эпилепсии и описать их последовательность:

Постепенно человек приходит в чувство, сознание возвращается и (очень часто) больной эпилепсией тут же забывается глубоким сном. Проснувшись вялым, разбитым, не отдохнувшим, пациент ничего вразумительного о своем припадке сказать не может – он его просто не помнит.
Это классическое течение генерализованного эпилептического припадка , но, как указывалось выше, парциальные варианты могут протекать по-разному, их клинические проявления определяются зоной раздражения в коре ГМ (характеристика очага, его происхождение, что в нем происходит). Во время парциальных припадков могут присутствовать посторонние звуки, вспышки света (сенсорные признаки), боль в желудке, потливость, изменение цвета кожных покровов (вегетативные признаки), а также разные психические расстройства. Кроме этого, приступы могут проходить лишь с частичным нарушением сознания, когда пациент в некоторой мере понимает свое состояние и воспринимает происходящие вокруг события. Эпилепсия многообразна в своих проявлениях…
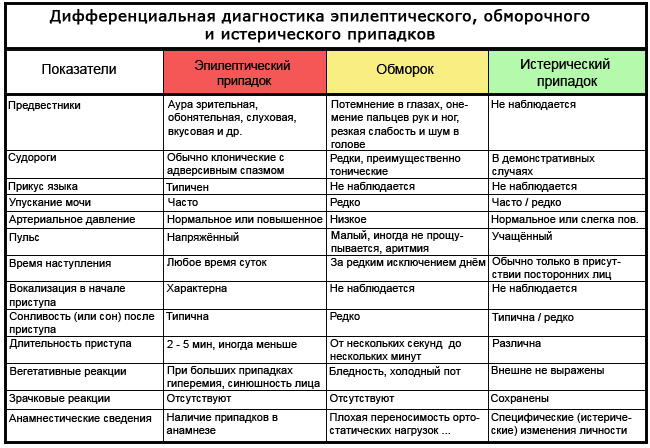
Таблица: как отличить эпилепсию от обморока и истерики
Самая нехорошая форма – височная
Из всех форм болезни больше всего хлопот и врачу, и пациенту доставляет височная эпилепсия . Нередко, помимо своеобразных приступов, она имеет другие проявления, влияющие на качество жизни больного и его родственников. Височная эпилепсия приводит к изменению личности.

В основе данной формы болезни находятся психомоторные припадки с предшествующей характерной аурой (больного охватывает внезапный страх, в области желудка появляются отвратительные ощущения и такой же отвратительный запах вокруг, появляется чувство, что все это уже было). Припадки проявляются по-разному, однако очевидно, что различные движения, усиленное глотание и другие симптомы абсолютно не контролируются больным, то есть, происходят сами по себе, независимо от его воли.
С течением времени близкие пациента все чаще замечают, что беседа с ним становится затруднительной, он зацикливается на мелочах, которые считает важными, проявляет агрессию, садистские наклонности. В конечном итоге, больной эпилепсией окончательно деградирует.
Данная форма эпилепсии чаще других требует радикального лечения, иначе справиться с ней просто не удается.
Став свидетелем припадка – помощь при приступе эпилепсии

важные правила при приступе
Став свидетелем эпилептического припадка, любой человек обязан оказать помощь, возможно, от этого зависит жизнь больного эпилепсией. Безусловно, никакими действиями нельзя резко остановить приступ, коль он начал свое развитие, однако помощь при эпилепсии это и не подразумевает, алгоритм может выглядеть следующим образом:
- Необходимо максимально оградить больного от травмирования при падении и судорогах (убрать колющие и режущие предметы, подложить что-то мягкое под голову и туловище);
- Быстро освободить больного от давящих аксессуаров, снять ремень, пояс, галстук, расстегнуть крючки и пуговицы на одежде;
- Во избежание западания языка и удушья повернуть голову пациента и стараться удерживать руки и ноги во время судорожного приступа;
- Ни в коем случае не пытаться силой разжать рот (можно самому пострадать) или вставить какие-то твердые предметы (больной легко их может раскусить, подавиться или пораниться), между зубов можно и нужно положить свернутое полотенце;
- Вызвать «неотложку», если приступ затягивается, а признаки, что он проходит не появляются – это может указывать на развитие эпистатуса.

Если возникает необходимость оказания помощи при эпилепсии у ребенка , то действия, в принципе, аналогичны описанным, правда, уложить на кровать или другую мягкую мебель проще, удержать – тоже. Сила эпиприпадка велика, но у детей ее все-таки меньше. Родители, которые видят приступ не впервые, обычно знают, что делать или не делать:
- Нужно положить на бок;
- Не пытаться силой открыть рот или делать искусственное дыхание во время судорог;
- При температуре быстро поставить ректальную жаропонижающую свечу.
«Скорую» вызывают, если раньше подобного не было или приступ продолжается более 5 минут, а также при травмировании или при нарушении дыхания.
Видео: первая помощь при эпилепсии – программа “Здоровье”
ЭЭГ ответит на вопросы

Все приступы с потерей сознания, независимо протекали они с судорогами или обошлось без них, требуют изучения состояния головного мозга. Диагноз эпилепсии ставят после специального исследования, которое называется , причем, современные компьютерные технологии позволяют не только обнаружить патологические ритмы, но и определить точную локализацию очага повышенной судорожной готовности.
Для выяснения происхождения болезни и утверждения диагноза больным эпилепсией нередко расширяют круг диагностических мероприятий за счет назначения:
- Консультации офтальмолога (исследование состояния сосудов глазного дна);
- Биохимических лабораторных тестов и ЭКГ.
Между тем, очень плохо, когда человек получает подобный диагноз, когда на самом деле никакой эпилепсии не имеет. Приступы могут быть редкими, а врач, порой, перестраховываясь, не осмеливается полностью отмести диагноз.
Что написано пером – не вырубить топором
Чаще всего «падучая» болезнь сопровождается судорожным синдромом, однако диагноз «эпилепсия» и диагноз «судорожный синдром» не всегда тождественны друг другу, ведь судороги могут быть вызваны определенными обстоятельствами и произойти раз в жизни. Просто здоровый мозг очень выраженно отреагировал на сильный раздражитель, то есть, это его ответ на какую-то другую патологию (лихорадка, отравления и пр.).

К сожалению, судорожный синдром, возникновение которого обусловлено различными причинами (отравление, тепловой удар) иной раз способен круто повернуть жизнь человека , особенно, если он мужского пола и ему 18. Выданный без службы в армии военный билет (судорожный синдром в анамнезе), полностью лишает права получить водительское удостоверение или быть допущенным к определенным профессиям (на высоте, возле движущихся механизмов, у воды и т. д.). Хождение по инстанциям результаты дает редко, снять статью бывает сложно, инвалидность «не светит» – так и живет человек, чувствуя себя ни больным, ни здоровым.
У пьющих людей судорожный синдром нередко называют алкогольной эпилепсией, так проще сказать. Однако, наверное, каждый знает, что судороги у алкоголиков появляются после длительного запоя и подобная «эпилепсия» проходит, когда человек полностью прекращает пить, поэтому такую форму болезни можно вылечить рекультурацией или другим методом борьбы с зеленым змием.
А ребенок может и перерасти

Детская эпилепсия встречается чаще, чем установленный диагноз данного заболевания у взрослых, кроме этого, сама болезнь тоже имеет ряд отличий, например, другие причины возникновения и разное течение. У детей симптомы эпилепсии могут проявляться лишь абсансами, которые представляют собой частые (несколько раз в день) приступы очень кратковременной потери сознания без падения, судорог, пены, сонливости и прочих признаков. Ребенок, не прерывая начатых дел, на несколько секунд отключается, взгляд устремляет в одну точку или закатывает глазки, замирает, а затем, как ни в чем не бывало, продолжает заниматься или разговаривать дальше, даже не подозревая, что секунд 10 «отсутствовал».
Детской эпилепсией часто считают судорожный синдром, обусловленный повышением температуры или другими причинами. В случаях, если происхождение припадков установлено, родители могут рассчитывать на полное излечение: причина устранена – ребенок здоров (хотя фебрильные судороги никакой отдельной терапии и не требуют).
Сложнее обстоят дела с детской эпилепсией, этиология которой остается неизвестной, а частота приступов не снижается . За такими детьми придется постоянно наблюдать и длительно лечить.
Что касается абсансных форм, то их чаще имеют девочки, заболевают где-то перед самой школой или в первом классе, некоторое время (лет 5-6-7) страдают, затем приступы начинают посещать все реже, а потом и вовсе проходят («дети перерастают» – говорят люди). Правда, в некоторых случаях абсансы трансформируются в другие варианты «падучей» болезни.
Видео: судороги у детей – доктор Комаровский
Все не так просто
Лечится ли эпилепсия? Конечно, лечится. А вот во всех ли случаях можно ожидать полной ликвидации болезни – это уже другой вопрос.

Лечение эпилепсии зависит от причин возникновения судорожных приступов, формы болезни, локализации патологического очага, поэтому, прежде чем приступить к выполнению поставленной задачи, больного эпилепсией всесторонне обследуют (ЭЭГ, МРТ, КТ, УЗИ печени и почек, лабораторные анализы, ЭКГ и др.). Все это делается для того, чтобы:
- Выявить причину – возможно, ее получится искоренить быстро, если судорожные припадки вызваны опухолью, кистой и т. п.
- Определить, как больной будет лечиться: дома или в условиях стационара, какие меры будут направлены на решение проблемы – консервативная терапия или хирургическое лечение;
- Подобрать препараты, а заодно объяснить родственникам, каков может быть ожидаемый результат и каких побочных эффектов следует остерегаться при их приеме в домашних условиях;
- В полной мере обеспечить пациенту условия для предупреждения приступа, больной должен быть информирован, что ему полезно, что вредно, как вести себя в быту и на работе (или учебе), какую профессию выбрать. Как правило, беречь себя пациента учит лечащий врач.
Чтобы не провоцировать приступы больной эпилепсией должен достаточно спать, не нервничать по пустякам, избегать излишнего влияния высоких температур, не переутомляться и очень серьезно относиться к назначенным препаратам.
Таблетки и радикальная ликвидация
Консервативная терапия заключается в назначении противоэпилептических таблеток, которые лечащий врач выписывает на специальном бланке и которые свободно в аптеке не продаются. Это может быть карбамазепин, конвулекс, дифенин, фенобарбитал и др. (в зависимости от характера припадков и формы эпилепсии). Таблетки имеют побочные эффекты, вызывают сонливость, затормаживают, снижают внимание, а их резкая отмена (по собственной инициативе) приводит к учащению или возобновлению приступов (если, благодаря препаратам, с болезнью удавалось справляться).

Не следует думать, что определение показаний к оперативному вмешательству – простая задача. Безусловно, если причиной эпилепсии обозначена аневризма мозгового сосуда, опухоль головного мозга, абсцесс, то здесь все понятно: проведенная успешно операция избавит пациента от приобретенной болезни – симптоматической эпилепсии.
Сложно решить проблему с судорожными приступами, возникновение которые обусловлено патологией, невидимой глазом , или еще хуже, если происхождение заболевания остается тайной. Такие больные, как правило, вынуждены жить на таблетках.
Предполагаемая хирургическая операция – тяжкий труд и больного, и врача, нужно пройти обследования, которые проводятся только в специализированных клиниках (позитронно-эмиссионная томография для исследования метаболизма головного мозга), разработать тактику (трепанация черепа?), привлечь смежных специалистов.
Самой частой претенденткой на хирургическое лечение является височная эпилепсия, которая не только тяжело протекает, но и приводит к изменению личности.
Жизнь должна быть полноценной
Очень важно при лечении эпилепсии максимально приблизить жизнь пациента к полноценной и насыщенной, богатой интересными событиями, чтобы он не чувствовал себя ущербным. Беседы с врачом, правильно подобранные препараты, внимание профессиональной деятельности пациента во многом помогают решать подобные задачи. Кроме этого, больного учат, как вести себя, чтобы самому не провоцировать приступ:

- Рассказывают о предпочтительной диете (молочно-растительный рацион);
- Запрещают употребление алкогольных напитков и курение;
- Не рекомендуют частое употребление крепких «чаев-кофеев»;
- Советуют избегать всех излишеств, имеющих приставку «пере» (переедание, переохлаждение, перегревание);
Особые проблемы возникают при трудоустройстве пациента, ведь группу инвалидности получают люди, которые, уже не могут работать (частые судорожные припадки). Выполнять работу, не связанную с высотой, механизмами в состоянии движения, при повышенных температурах и прочее, способны многие больные эпилепсией, но как это будет сочетаться с их образованием и квалификацией? В общем, поменять или найти работу пациенту бывает очень и очень сложно, врачи нередко боятся подписать бумажку, а на свой страх и риск работодатель тоже брать не хочет… А по правилам, трудоспособность и инвалидность зависят от частоты приступов, формы болезни, времени суток, когда наступает припадок. Скажем, больного, которого судороги одолевают по ночам, освобождают от ночных смен и командировок, а появление приступов в дневное время ограничивает профессиональную деятельность (целый список ограничений). Частые припадки с изменением личности ставят вопрос о получении группы инвалидности.
Мы не станем лукавить, если будем утверждать, что жить больному эпилепсией действительно нелегко, ведь каждому хочется достичь чего-то в жизни, получить образование, заняться карьерой, построить дом, заработать материальные блага. Многие люди, которым по молодости в силу каких-то обстоятельств было прилеплено «эпи» (а там был всего лишь судорожный синдром), вынуждены постоянно доказывать, что они нормальны, что никаких приступов вот уже 10 или 20 лет нет, а им настойчиво пишут, что нельзя работать у воды, у огня и так далее. Тогда можно представить, каково человеку, когда эти приступы все же имеют место, поэтому избегать лечения никак не следует, пусть лучше эта болезнь будет глубоко спрятана, если ее нельзя искоренить полностью.
Видео: эпилепсия в программе “О самом главном!”
На ваш вопрос ответит один из ведущих .
В данный момент на вопросы отвечает: А. Олеся Валерьевна, к.м.н., преподаватель медицинского вуза
Эпилептические припадки - это приступы, развивающиеся вследствие возникновения слишком сильных нейронных разрядов в коре мозга. Они проявляются нарушениями двигательной функции, чувствительности, вегетативной нервной системы, мыслительной функции, психической функции.
Эпилептические припадки являются основным проявлением , заболевания, проявляющегося повторными приступами без видимой причины, т.е. для постановки диагноза, как правило, необходимы минимум два приступа. Эпилепсия занимает 3-е место по распространенности (0,5-0,7%) среди неврологических заболеваний. Дебют заболевания возможен во всех возрастах, чаще у детей или старше 75 лет.
Отличительной особенностью эпилептических припадков является их кратковременность (чаше в пределах десятков секунд), такие приступы называются самокупирующимися. Иногда приступы могут быть серийными.
Серия припадков, во время которой приступы следуют без периода восстановления, называется эпилептическим статусом. Наиболее опасен статус генерализованных эпилептических припадков, когда происходит нарушение сердечно-сосудистой работы, дыхания, вплоть до смерти больного. Именно поэтому эпилептический статус является показанием для госпитализации больного и отделение реанимации. Эпилептический статус чаще бывает у больных медикаментозно-резистентной эпилепсией, больных, не соблюдающих режим приема антиэпилептических препаратов (АЭП). В редких случаях эпилептический статус является дебютом эпилепсии.
Помимо самокупирующихся выделяют рефлекторные припадки, которые возникают только как реакция на определенный стимул, на пример, мелькание света, мыслительный процесс, еда, произвольные движения, чтение, горячее, резкий звук.
В основе классификации эпилептических припадков лежит их деление на генерализованные и фокальные (парциальные). Генерализованные приступы развиваются вследствие двусторонних синхронных разрядов в коре мозга, характеризуются внезапным возникновением, как правило, симметричными проявлениями. Фокальные - вследствие локальных эпиразрядов в одной области головного мозга с возможной последующей генерализацией. Фокальные приступы часто начинаются аурой. Аура - это первые ощущения в приступе, стереотипные у каждого больного. Аура может быть обонятельной (ощущение запаха), зрительном (простые зрительные образы и сложные зрительные образы), слуховой (различные звуки, музыка). Иногда во время ауры пациенты могут предупредить о приступе окружающих, обезопасить себя. Изолированная аура является фокальным припадком.
КЛАССИФИКАЦИЯ ЭПИЛЕПТИЧЕСКИХ ПРИПАДКОВ (ПО ПРОЕКТУ КЛАССИФИКАЦИИ МЕЖДУНАРОДНОЙ ПРОТИВОЭПИЛЕПТИЧЕСКОИ ЛИГИ 2001 г. С ИЗМЕНЕНИЯМИ)
Генерализованные эпилептические припадки.
Тонико-клонические (включительно с вариантами начала припадка с клонической, миоклонической фазы).
Топические.
Клонические (с легким топическим компонентом, без топического компонента).
Абсансы (типичные, атипичные, миоклонические).
Эпилептический миоклонус.
Рефлекторные генерализованные.
Фокальные приступы.
- Фокальные сенсорные (чувствительные).
- Фокальные моторные (двигательные).
- Геластические (приступы смеха, плача).
- Рефлекторные фокальные.
- Вторично-генерализованные.
Симптомы эпилептических припадков
Генерализованный тонико-клонический эпилептический припадок (grand mal) - наиболее яркий, но далеко не облигатный тип эпиприступов. Припадок начинается с внезапного отключения сознания с расширением зрачков, заведением глазных яблок кверху, падением больного. Возможны мышечные подергивания в начале припадка. Потом следует тоническая фаза приступа - напряжение скелетной мускулатуры, больше выраженное в разгибателях, с насильственным криком. Тоническая фаза, как правило, более короткая, длится 10-20 с; палее следует клоническая фаза, во время которой наблюдают симметричные клонические подергивания рук и ног, прикус языка, прерывистая вокализация. Постепенно частота тонических подергиваний уменьшается, мышцы расслабляются, Приступ у большинства длится до 5 минут. После него сохраняется спутанность сознания, больной часто засыпает. Приступ сопровождается яркими вегетативными симптомами расширением зрачков, отсутствием зрачковых реакций, учащением пульса, повышением АД, повышенным слюноотделением, нарушением дыхания, непроизвольным мочеиспусканием, дефекацией. На коже иногда возникают петехиальные кровоизлияния. Генерализованные тонико-клонические эпилептические припадки, нередко наблюдаемые при пробуждении больного, провоцируются недосыпанием. Генерализованные тонико-клонические эпилептические припадки бывают при разных видах идиопатической генерализованной эпилепсии.
Генерализованные тонические припадки могут быть с вовлечением аксиальных мышц (мышц туловища), а также с распространением на проксимальные, а иногда на дистальные части верхних конечностей (реже нижних). Часто происходят во сне. Генерализованные клонические приступы характеризуются повторными двусторонними мышечными подергиваниями. Во время генерализованного атонического приступа происходит падение мышечного тонуса. Клинические проявления различны - от кивка головы до падения.
Абсансы - генерализованные эпилептические припадки, сопровождающиеся отключением сознания, отсутствием произвольной двигательной активности. Типичные абсансы характеризуются отсутствием ауры, внезапным началом припадка, глубоким отключением сознания, длительностью до 20 с, с частой провокацией при гипервентиляции. При наличии во время приступа легких клонических подергиваний, топического компонента, автоматизмов в виде глотания, облизывания, бледности, покраснения, расширения зрачков, частого пульса, недержания мочи такие абсансы называются сложными. Атипичные абсансы отличаются постепенным началом и концом, большей длительностью. Абсансы могут быть клинически похожи на фокальные припадки с нарушением сознания.
Миоклонии проявляются короткими мышечными сокращениями с вовлечением мышц лица, конечностей, туловища. Следует отметить, что не все миоклонические приступы эпилептические. Миоклонии могут быть как одним из компонентов припадка (например, миоклонические абсансы), так и самостоятельным типом приступов. Генерализованные миоклонические приступы характеризуются серийными подергиваниями в плечевом поясе, разгибателях рук, наблюдаются при юношеской миоклонической эпилепсии, прогрессирующих формах миоклонической эпилепсии. При вовлечении ног больной ощущает «удар под колени», приседает, а иногда внезапно садится или падает (миоклонико-астатические приступы). Миоклонии век с абсансами проявляются кратковременным отключением сознания, заведением глаз вверх и миоклонусом век. Очень часто они вызываются световыми мельканиями и выявляются при фотостимуляции. Миоклонические абсансы - приступы абсансов с массивным миоклонусом плечевого пояса, рук. Негативный миоклонус - внезапная мышечная , имитирующая вздрагивание.
Наиболее часто у взрослых встречаются финальные (парциальные) эпилептические припадки , являющиеся ядром симптоматической эпилепсии. Ранее существовавшее разделение фокальных (парциальных) припадков на простые эпилептические припадки (без нарушений сознания) и сложные эпилептические припадки (нарушение сознания) по новой классификации, предложенной международной противоэпилептической лигой, не выделяется. Часто фокальные приступы протекают именно с нарушением сознания Вообще нарушение сознания в приступе - очень важный симптом, влияющий на социальную адаптацию и уровень травматизма больных эпилепсией.
Фокальные сенсорные (чувствительные) припадки происходят вследствие возникновения эпиразрядов в затылочной и теменной области коры. Вовлечение зрительной коры проявляет себя зрительными галлюцинациями, нередко это округлые цветные предметы, а также разные сиены из жизни, видение зеркального отображения себя, метаморфопсии, амавроз. Вовлечение теменной коры проявляется появлением чувства онемения, покалывания в одной области тела или с распространением («сенсорный марш»), возможно с ощущением боли, холода, жжения, расстройства схемы тела. Эпиразряды в височной коре вызывают слуховые галлюцинации и иллюзии в виде звона, скрежета, мелодий, голосов, может быть эпилептическое головокружение. При локализации очага в онеркулярных отделах височной доли могут возникать ощущения вкуса во рту (металл, кислое, горькое, соленое), при локализации в медиальных ее отделах - тошнота, ощущение «порхания бабочек», ощущение восходящей волны в эпигастральной области.
Фокальные моторные (двигательные) приступы могут проявляться клиническими подергиваниями в одной области или с распространением на иные области (джексоновский марш по восходящему и нисходящему типам), связанные с локализацией очага в области прецентральной извилины. При вовлечении дополнительной моторной зоны возникают асимметричные тонические моторные припадки (например «поза фехтовальщика»), В группу фокальных моторных приступов относят и припадки с типичными автоматизмами, например, такими, как при медиальной височной эпилепсии (ороалиментарные - жевание, причмокивание, глотание, жестовые - хватательные движения кистей). Также к моторным приступам относят приступы с насильственными двигательными автоматизмами, возникающие при лобной эпилепсии. Приступы с насильственными автоматизмами (гипермоторные приступы) проявляются боксирующими, педалирующими движениями, имитирующие бокс, езду на велосипеде, ритмичные движения тазом.
Среди фокальных приступов отдельно выделены гелаетические приступы - приступы смеха, плача в рамках височной эпилепсии.
Отдельно в проекте классификации не выделены, но часто встречаются фокальные припадки с психическими симптомами: эмоциональные и когнитивные. При эмоциональных приступах или аурах наблюдаются как тягостные ощущения (например, страх), так и приятные для больного (ощущение блаженства, экстаза). При фокальных приступах с когнитивными симптомами выделяют ощущения уже испытанного («дежавю» - уже виденное), ощущения увиденного впервые («жамевю» - увиденное впервые), насильственное мышление.
Вторично генерализованные судорожные припадки начинаются как фокальные, но при распространении эпилептического возбуждения по полушариям мозга происходит трансформация в судорожный приступ с потерей сознания.
Обследование при эпилептических припадках
Дифдиагноз эпилептических припадков проводится с обмороками, паническими атаками, респираторными судорогами у детей, мигренью, тиками, пароксизмальной дискинсзией, ТИА, психогенными приступами.
При подозрении на наличие у больною миметических припадков необходимо проведение ЭЭГ КТ или МРТ.
ЭЭГ - метод изучения электрической активности мозга. Рутинное обследование включает запись на цифровом или чернильно-пишущем приборе фоновой активности с обязательным проведением функциональных проб (ритмическая фотостимуляция и гипервентиляция), а в ряде случаев и звуковое раздражение. У больных эпилепсией на ЭЭГ чаще выявляется эпилептиформная активность — спайки, острые волны, комплексы острая-медленная волна. Спайк это медленная волна, носящая очаговый и/или генерализованным характер.
Следует учесть, что в начале заболевания информативность рутинной ЭЭГ не превышает 30%, А в случае возникновения эпилептических приступов изолированно во сне ЭЭГ в бодрствовании, как правило, не выявляет эпилептической активности. При отсутствии эпи-активности на обычной ЭЭГ применяются запись биопотенциалов на фоне депривации (лишения) сна, видео-ЭЭГ мониторирование дневное и во время ночного или дневного сна. Данные методики позволяют выявлять эпилептические разряды у 70-90% больных эпилепсией. Причинами ложноотрицательных результатов могут быть низкий индекс эпи- активности, низкая активность эпилептического очага, его расположение в медиальных отделах, связь приступов с определенной фазой менструального цикла у женщин-эпилептиков.
У эпилептиков, принимающих антиэпилептические препараты, электрографическое исследование проводится на фоне приема препаратов для оценки эффективности лечения. Отмена лечения на 1-3 суток до исследования недопустима из-за возможности срыва медикаментозной ремиссии.
Методы нейровизуализации позволят ответить на вопрос, есть ли очаговое поражение мозга, вследствие которого развилась эпилепсия. МРТ мозга у больных эпилепсией обязательно должна проводиться с коронарными срезами для оценки височных долей, метод позволяет диагностировать аномалии развития, сосудистые заболевания, опухоли мозга, последствия ЧМТ, рассеянный склероз, гиппокампальный склероз.
Лечение эпилептических припадков
Основой лечения эпилептических припадков является многолетний постоянный прием антиэпилептических препаратов. В целом эпилепсия является потенциально курабельным заболеванием. В 70% случаев возможно достижение медикаментозной ремиссии. В настоящее время выделяют базовые противоэпилептические препараты - карбамазепин и вальпроаты. Карбамазепин применяют при фокальной эпилепсии, вальпроаты являются препаратами широкого спектра действия и назначаются как при фокальных, так и генерализованных припадках. Такие препараты, как фенобарбитал, дифенин, бензонал, устарели и не являются препаратами первой очереди. Из препаратов от эпилепсии нового поколения в РФ применяют ламотриджин, окскарбазепин, топирамат, габапентин, прегабалин, леветпрацетам. В целом «новые» лекарства от эпилепсии не превосходят по эффективности базовые препараты, по характеризуются лучшей переносимостью и лучшими фармакокинетическими показателями.
Основные требования к противоэпилептическим препаратам и лечению ими:
- высокая эффективность;
- индивидуальный подбор дозы.
- хорошая индивидуальная переносимость (многие препараты имеют побочные действия);
- экономическая доступность (зависимость от социального положения и наличия препарата в «бесплатном списке»).
У 20% наблюдается резистентность к лечению. Различают псевдорезистентность и истинную резистентность.
Причины псевдорезистентности:
- неправильный выбор препарата;
- при правильном выборе — недостаточная доза препарата;
- нарушение больным режима лечения;
- неблагоприятная социально-психологическая обстановка ( , ссоры и драки, ЧМТ).
При истинной фармакорезистентности применяют разнообразные методы лечения эпиприпадков:
- хирургическое удаление эпилептического очага;
- стимуляция блуждающего нерва;
- аутогенная тренировка, медитация;
- кетогенная диета: максимальное исключение углеводов, питание в основном жирами (80-90% жира, 5-10% белка).
К числу судорожных пароксизмов относятся большие и малые судорожные припадки.
Эпилептические припадки - это изменения в функционировании нервов, возникающие в результате аномальной электрической активности мозга. При нормальном функционировании мозга электрические разряды передаются от одного нейрона к другому по путям, которые формируют определенные схемы мыслей и поведения.
Припадки начинаются в результате внезапных повторяющихся, синхронизированных выбросов из многих нейронов, в результате чего может появиться резкая перемена в сознании, восприятии и контроле мышц. Разнообразные типы припадков могут быть объединены в две большие группы: большие эпилептические припадки и локальные (фокальные) эпилептические припадки. При больших эпилептических припадках аномальная электрическая активность может происходить в любом месте мозга, в то время как при локальных припадках аномальная активность ограничена одной областью мозга.
Возможно, наиболее распространенным типом эпилептических припадков является большой эпилептический припадок: внезапная потеря сознания, сопровождающаяся сильными конвульсиями всего тела в течение нескольких минут. Пациент совершенно не помнит произошедшего и после этого обычно смущается и остается в сонном состоянии в течение некоторого времени.
Большой судорожный припадок начинается с молниеносной потери сознания, тонической судороги мышц и падения тела. Дыхание приостанавливается. Наступает резкий цианоз. Тоническая фаза продолжается несколько секунд. Затем наступают клонические судороги с ритмичным подергиванием всего тела. Во время клонической фазы непроизвольно выделяются моча и кал, повышается секреция слюнных желез, во рту сбивается пена. Через 1—2 мин клонические судороги прекращаются. Дыхание постепенно восстанавливается. Больной остается в коматозном состоянии с полной арефлексией, зрачки на свет не реагируют (в отличие от истерического припадка). Постепенно кома переходит в оглушенность, рефлексы восстанавливаются, и наступает сон, продолжающийся несколько часов. После припадка и сна больной ощущает разбитость, астенические расстройства. Нередко развитию большого припадка предшествует аура—помрачение сознания, сопровождающееся вегетативными, реже двигательными нарушениями, массивными сенестопатиями, зрительными галлюцинациями.
Малый эпилептический припадок является другим примером припадков и характеризуется неосознанным взглядом, остановившимися глазами и потерей понимания действительности, но не конвульсиями мышц. Подобно первому случаю, больные обычно не помнят о случившемся. При отсутствии лечения человек может испытывать сотни малых эпилептических припадков ежедневно, каждый из которых длится несколько секунд.
Малый судорожный припадок характеризуется внезапной потерей сознания, наличием рудиментарных (либо тонических, либо клонических) судорог и сопровождается в ряде случаев падением.
Локальные (или фокальные) припадки могут вызывать отдельные ограниченные движения, например, жевания, облизывания губ или глотания, или просто странные ощущения, типа недолгого покалывания или онемения. Болезни, вызывающие повторяющиеся припадки, известны как эпилепсия; припадки могут также происходить как одноразовое явление, например, при высокой температуре у детей. Эпилепсия имеет место приблизительно у 1-2 процентов населения. Обычно припадки длятся от нескольких секунд до нескольких минут. Очень длительные большие эпилептические припадки или часто повторяющиеся припадки требуют неотложного лечения.
Бессудорожные пароксизмы (эквиваленты) протекают с помрачением сознания, с отрешенностью больного от окружающего, с наличием ярких зрительных галлюцинаций, бреда, аффектов страха, но с сохранением автоматизированных действий или резким психомоторным возбуждением, опасным иногда для окружающих. Помрачение сознания заканчивается внезапно, часто критическим сном.
Бессудорожные пароксизмы без помрачения сознания чаще всего проявляются дисфорией: у больных внезапно развивается злобнотоскливое настроение с агрессивными тенденциями, в ряде случаев с подозрительностью, иногда с влечением к алкоголю, к поджогам. Заканчивается внезапно. К бессудорожным пароксизмам относятся транзиторно возникающая афазия, нарколепсия (внезапная непреодолимая сонливость), катеплексия; последняя возникает в связи с аффективными переживаниями — у больных внезапно снижается тонус мышц, и больные падают. Тонус мышц восстанавливается также внезапно через несколько мгновений. Пароксизмы могут возникать с разной частотой и через различные промежутки времени.
Эпилептические изменения психики характеризуются тугоподвижностью, вязкостью, медлительностью психических процессов. Мышление у больных обстоятельное, тугоподвижное (больные не могут отделить главное от второстепенного, с трудом переключаются с одной темы на другую).
Их движения медлительные, тяжеловесные. При рано начавшейся эпилепсии наряду с описанными явлениями имеются черты инфантилизма (детскости).
Течение эпилепсии: болезнь начинается в детстве или в молодом возрасте, но известны случаи и так называемой поздней эпилепсии. В отдельных случаях эпилепсия протекает почти без пароксизмальных расстройств (один— два припадка в течение всей болезни) и выражается в прогрессирующих изменениях психики по эпилептическому типу, в нарастании эпилептического слабоумия (эта форма называется психической эпилепсией).
Симптомы
. Предупреждающие симптомы (известные как аура), наблюдаемые до припадка: ощущение странных запахов, звуков, видение необычных предметов или необычные ощущения; "дежа вю"; тошнота. Каждый человек обычно имеет свою ауру, хотя ощущения сильно меняются у разных людей. . Малый эпилептический припадок: потеря понимания и слабая ответная реакция; неподвижный взгляд; подергивание руки или головы. . Большой эпилептический припадок: потеря сознания; спазм мышц, сопровождаемая подергиванием; потеря контроля над мочевым пузырем, работой кишечника. Наиболее сильным большим припадкам не предшествует аура. После припадка: никаких воспоминаний о случившемся; спутанность сознания; сонливость; головная боль. . Фокальный эпилептический припадок: не поддающееся контролю подергивание с одной стороны, например, руки, которое может распространиться к близлежащим мышцам или по всему телу. В течение фокального припадка пациент может оставаться в сознании. . Припадок височной доли: потеря понимания происходящего; внезапное странное поведение, например, смех или сердитое состояние без очевидной причины; чмокание губами, жевательные движения или желание теребить одежду. Этим припадкам может предшествовать аура длительностью несколько секунд. . Лихорадящий припадок: быстрое повышение или понижение температуры тела; потеря сознания; конвульсии мышц, характерные для большого эпилептического припадка. Лихорадящий припадок обычно наблюдается в виде единичного случая, который не повторяется.Причины
. Внезапная резкая синхронная активность нейронов в мозгу, причина которой не устанавливается приблизительно в половине всех случаев. . Повреждение мозга в результате предшествующей травмы головы, например, автомобильной аварии, при занятии спортом или падении. . Отказ от алкоголя, наркотиков или антиконвульсивных препаратов. . Мозговая опухоль или инсульт. . Инфекция мозга или окружающих его тканей. . Высокая температура обычно вызывает припадки у детей в возрасте до пяти лет (лихорадящий припадок). . Врожденное повреждение мозга из-за болезни, травмы или инфекции в течение беременности, при которых затрагивается развитие нервной системы плода. . Дисбаланс химических веществ типа низкого содержания сахара, кальция или натрия в крови или сильного дефицита витаминов. . Болезни, которые поражают центральную нервную систему, например, паралич мозга и рассеянный склероз. . Бессонница или физическое напряжение.Диагностика
. История болезни и физическое обследование. . Электроэнцефалограмма, во время которой к голове пациента прикладывают электроды, чтобы измерить электрическую активность мозга. В течение определенного времени может быть сделан ряд энцефалограмм, чтобы получить полную картину мозговой деятельности. . Могут потребоваться рентген черепа; компьютерная томография, позитрон-эмиссионная томография, однопротонная эмиссионная компьютерная томография или магнитно-резонансное обследование мозга. . Важно точно определить тип припадков, чтобы подобрать соответствующие лекарства.Лечение
Основой терапии является применение антисудорожных средств с учетом характера и частоты пароксизмов. При больших судорожных припадках показана смесь Серейского или паглюфероль. В некоторых случаях назначают фенобарбитал по 0,05— 0,1 г 1—3 раза в день или бензонал по 0,1 г (0,2 г) 3 раза в день (менее токсичен, чем фенобарбитал), а также хлоракон по 0,25 г (0,5 г) 3—4 раза в день.
Необходимо длительное и систематическое применение антисудорожных средств. Внезапная отмена препаратов может вызвать резкое учащение припадков и эпилептический статус — частые судорожные припадки, в интервалах между которыми больной находится в сумеречном или коматозном состоянии. Этот статус может длиться от нескольких часов до нескольких дней; представляет угрозу для жизни больного вследствие нарушения дыхания и кровообращения. Больной нуждается в индивидуальном медицинском надзоре, так как выход из статуса нередко сопровождается сумеречным состоянием сознания, во время которого больной может совершить опасные действия.
Помимо антисудорожной терапии, больные эпилепсией нуждаются в диетотерапии; рекомендуется молочно-растительная пища, ограничение количества жидкости, поваренной соли. Больные должны воздерживаться от употребления алкоголя. Запрещается работа на транспорте, у движущихся механизмов, в горячих цехах, у печей, на высоте.
Не пытайтесь удерживать человека, когда у него происходит припадок. Если человек падает, попытайтесь придержать его, чтобы он не упал резко. Отодвиньте предметы, чтобы предотвратить случайную травму, и затем отойдите в сторону. Не пробуйте вставить свои пальцы в рот человека во время припадка; вопреки распространенному мнению, человек не глотает язык во время припадка, а попытка держать рот больного открытым может нанести вред ему или вам. После того как мышечные спазмы прекратились, поверните человека на бок, чтобы он не захлебнулся жидкостью или рвотой. Когда человек придет в сознание, успокойте его. Человек должен поспать некоторое время после припадка. Лечение необходимо в случае припадков, вызванных высокой температурой у детей.
Могут быть прописаны антиконвульсивные средства, например, карбамазепин, фенитоин, фенобарбитал, валпроат, габапентин, тиагабин, топирамат, ламотригин, этосуксимид, клоназепам и примидон.
Операция на мозге может быть выполнена в серьезных случаях, чтобы удалить опухоли, рубцовую ткань или аномальные сосуды, а также чтобы прервать пути неправильной электрической активности.
Хотя полное выздоровление невозможно, эпилепсию обычно можно контролировать с помощью различных антиконвульсивных средств. Дети, страдающие малыми эпилептическими припадками, часто выздоравливают с возрастом, в поздней юности или в молодом взрослом возрасте. При других типах припадков прием антиконвульсивных лекарств может быть прекращен после того, как пациент прожил без припадков от двух до пяти лет. Операция на мозге является альтернативой в случае, если припадки сильные или не поддаются лечению. После операции приступы могут пройти полностью или почти полностью, и умственная деятельность часто улучшается.
Профилактика
. Нет никакого известного способа предотвратить эпилепсию, но в большинстве случаев ее приступы можно контролировать с помощью лекарств. . Обратитесь к врачу, если у вас или вашего ребенка впервые случился припадок. . Внимание! Вызовите «скорую помощь», если припадок длится более пяти минут или если у человека начался новый припадок до того, как он пришел в сознание.При наследственной предрасположенности дети должны находиться под наблюдением невролога. Им проводятся специальные исследования и оформляется мед. отвод от некоторых прививок. Также необходимо правильное ведение родов и профилактика родовых травм.
Еще не так давно, в начале XX века, в народе верили в сверхъестественное происхождение эпилепсии. Эту болезнь называли «падучая» и связывали с вселением в человека духов, способных и помочь, и навредить, предсказать будущее и открыть тайны прошлого...
Конечно, современный медицинский взгляд на эпилепсию очень отличается от того, что господствовал 100 лет назад. Но и сейчас с эпилепсией связано немало загадок.
Работа мозга необычайно сложна. Несмотря на то, что ученые годами изучают человеческий мозг, многое остается непознанным, в том числе неизвестны точные причины эпилепсии.
Клетки мозга посылают друг другу электрические сигналы, контролируя двигательные, чувствительные и мыслительные функции. У некоторых людей этот процесс может внезапно нарушаться, сопровождаться припадками (пароксизмами), которые могут носить характер судорог, галлюцинаций, потери сознания, нарушения дыхания, автоматических действий. Приступ не сопровождается болью.
Ученые связывают эпилепсию с повреждениями или заболеваниями мозга: черепно-мозговой травмой, менингитом или энцефалитом. Возможна и врожденная аномалия мозга. Нередко причину заболевания так и не удается установить точно.
Профилактика приступов, значительно снижающая их частоту, заключается в диете с низким содержанием соли и жидкостей и полном отказе от употребления алкогольных напитков. Кроме того, сократить число приступов помогает ограничение времени, проводимого на солнце (ни в коем случае нельзя допускать перегрева), избегание мест со слишком сильным звуковым воздействием и слишком быстрой сменой зрительных впечатлений, как бывает на дискотеке, где громкий звук сопровождается вспышками света. Эпилептикам нежелательно смотреть в окно в поезде или автобусе, так как слишком быстрая смена видимых объектов чрезмерно утомляет глаза и мозг, раздражает нервную систему и может вызвать припадок падучей болезни.

